Degeneración macular (AMD)
Degeneración macular (AMD)
La degeneración macular es una afección ocular progresiva que afecta hasta 10 millones de estadounidenses y millones más en todo el mundo. La degeneración macular (AMD) generalmente ocurre en personas mayores de 60 años y ataca la mácula del ojo, donde se produce nuestra visión central más aguda. Aunque rara vez resulta en ceguera completa, roba al individuo casi todos menos a la visión periférica mas extrema, dejando sólo imágenes tenues o agujeros negros en el centro de la visión.
¿Tienes síntomas de degeneración macular? Comuníquese con Visionary Eye Doctors llamándonos al (301) 591-1763 hoy para establecer una consulta.
Tipos de Degeneración Macular
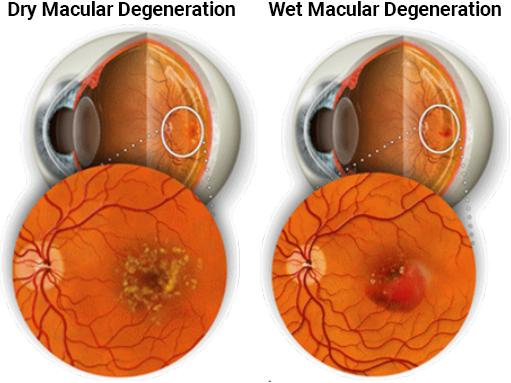
Degeneración macular seca | Degeneración macular mojada
Hay dos formas de AMD: seca y húmeda. El 80% de las personas diagnosticadas con AMD tienen AMD seca. Esto generalmente comienza con el adelgazamiento de la retina, y pequeños depósitos amarillos, llamados drusas, formando en la base de la retina. Por lo general, los pacientes tienen una pérdida progresiva lenta de la visión.
En aproximadamente 10% a 20% de los pacientes con AMD, el daño de la retina puede progresar a AMD húmedo. Aquí es donde la base de la retina se ha adelgazado y degenerado en un grado que causa la formación y la fuga de delicados vasos sanguíneos anormales, causando una pérdida de visión más rápida y significativa.
En la degeneración macular húmeda, los vasos sanguíneos nuevos que crecen cerca de la mácula pueden tener fugas o sangrado. Si este tipo está presente, el tratamiento con láser puede ayudar a sellar los recipientes con fugas, pero no puede reparar los daños que ya se han producido. Muchos pacientes con cualquier tipo de degeneración macular pueden beneficiarse de la rehabilitación de baja visión. Los dispositivos ópticos se pueden recetar para ayudarle a utilizar la visión restante de manera más eficaz.
Signs and Symptoms of Macular Degeneration
Macular degeneration affects the area of the retina called the macula, the part of the eye responsible for central vision. A person with this condition has difficulty seeing detailed objects such as small print, faces, or street signs. The affected areas of the macula often cause scotomas, or small central areas of vision loss.
These areas may cause objects to appear faded, disappear, or look distorted. Straight lines may look wavy. Peripheral vision is not affected and macular degeneration does not cause total blindness.
Diagnóstico de la degeneración macular
Los exámenes oculares dilatados anuales y de rutina son importantes para el manejo temprano de la degeneración macular. Durante el examen, que se realiza por los mejores médicos de degeneración macular, se realizan exploraciones por imágenes de la retina llamadas tomografías de coherencia óptica (OCT), proporcionando imágenes detalladas de la retina y la mácula.a.
Además, se puede realizar una prueba de tinte llamada angiografía con fluoresceína. Se inyecta un tinte amarillo (llamado fluoresceína) en la vena. Este tinte viaja a través del cuerpo y hacia los ojos. Se utiliza una cámara especial para resaltar el nuevo crecimiento vascular anormal o las fugas para ayudar a identificar la DMAE húmeda.
Posibles causas y factores de riesgo
Se desconoce la causa exacta de la degeneración macular relacionada con la edad (ARMD). Lo que los médicos conocen es que hay muchos factores de riesgo asociados con la degeneración macular, incluyendo:
- Edad. A medida que envejecemos aumenta el riesgo de desarrollar AMD. El riesgo de AMD a los 50 años es de solo el 2%. Esa tasa sube al 37% a los 75 años.
- Historia familiar. TEl riesgo de desarrollar AMD es 300% mayor si un familiar inmediato tiene la afección.
- Genética. Existe una fuerte asociación entre el desarrollo de la DMAE y la presencia de genes variantes, incluido el factor de complemento H (CFH) y el factor de complemento B.
- Fumar. Los pacientes que fuman tienen entre 5 y 8 veces más probabilidades de desarrollar DMAE en comparación con los no fumadores.
- Predisposición racial. Los caucásicos y los pacientes con piel y ojos de color claro son más propensos a desarrollar AMD que los pacientes pigmentados más oscuros.
- Obesidad. La presión arterial alta y el colesterol alto aumentan el riesgo de desarrollar AMD.
- Exposición UV. Es importante proteger los ojos usando anteojos de sol con protección 100% UV.
- Dieta.Las dietas ricas en grasas saturadas (es decir, carne, mantequilla, queso) y bajas en vitamina C, E y luteína aumentan el factor de riesgo de la DMAE.
Cómo tratar la Degeneración Macular
AMD seco
Actualmente, no hay tratamiento disponible para controlar la AMD seca. Se ha demostrado que la modificación de salud y dieta incluyendo diariamente una vitamina para los ojos ( llamadas vitaminas de ojos AREDS, )el uso de gafas de sol con protección 100% UV, la ingesta diaria de verduras de hoja verde, el ejercicio diario y el mantenimiento de una dieta mediterránea, ralentizan la progresión de la DMAE seca.
Los estudios financiados por los Institutos Nacionales de Salud, llamados Estudio de Enfermedades Oculares Relacionadas con la Edad (AREDS 1 y 2), trataron de responder a la pregunta de si tomar vitaminas y/o minerales diarios podría prevenir, tratar o curar la DMAE. Resultados indicados:
- Los altos niveles de antioxidantes y zinc pueden reducir el riesgo de pérdida de visión por parte de la AMD avanzada en al menos un 25% (pacientes con AMD seca intermedia o AMD seca avanzada).
- Los suplementos no proporcionan un beneficio significativo a los pacientes con DMAE seca mínima o temprana.
- Estos suplementos nutricionales no impiden el desarrollo inicial de la DMAE, ni mejoran la visión ya perdida ante la DMAE.
AMD húmedo
Afortunadamente, hay maneras de manejar la AMD húmeda. Se ha demostrado que las inyecciones anti-VEGF intravítreos, como Avastin (Bevacizumab), Lucentis y Eylea, reducen las fugas maculares y el crecimiento vascular anormal, ralentizando la pérdida de visión y a veces, incluso mejorándola (en aproximadamente el 50% de los pacientes).
